Fibroid rahim adalah punca biasa menorrhagia dan anemia, dan kejadiannya sangat tinggi, kira-kira 70% hingga 80% wanita akan mengalami fibroid rahim sepanjang hayat mereka, di mana 50% menunjukkan gejala. Pada masa ini, histerektomi adalah rawatan yang paling biasa digunakan dan dianggap sebagai penawar radikal untuk fibroid, tetapi histerektomi bukan sahaja membawa risiko perioperatif, tetapi juga peningkatan risiko jangka panjang penyakit kardiovaskular, kebimbangan, kemurungan, dan kematian. Sebaliknya, pilihan rawatan seperti embolisasi arteri rahim, ablasi tempatan, dan antagonis GnRH oral adalah lebih selamat tetapi tidak digunakan sepenuhnya.
Ringkasan kes
Seorang wanita kulit hitam berusia 33 tahun yang tidak pernah hamil disampaikan kepada pengamal utamanya dengan haid berat dan gas perut. Dia mengalami anemia kekurangan zat besi. Ujian kembali negatif untuk talasemia dan anemia sel sabit. Pesakit tidak mempunyai darah dalam najis dan tiada sejarah keluarga kanser kolon atau penyakit radang usus. Dia melaporkan haid tetap, sebulan sekali, setiap tempoh 8 hari, dan jangka panjang tidak berubah. Pada tiga hari paling prolifik setiap kitaran haid, dia perlu menggunakan 8 hingga 9 tampon sehari, dan kadang-kadang mengalami pendarahan haid. Dia sedang belajar untuk ijazah kedoktorannya dan merancang untuk hamil dalam masa dua tahun. Ultrasound menunjukkan rahim membesar dengan pelbagai myoma dan ovari normal. Bagaimana anda akan merawat pesakit?
Kejadian penyakit yang berkaitan dengan fibroid rahim ditambah lagi dengan kadar pengesanan penyakit yang rendah dan fakta bahawa gejalanya dikaitkan dengan keadaan lain, seperti gangguan pencernaan atau gangguan sistem darah. Keaiban yang dikaitkan dengan membincangkan tentang haid menyebabkan ramai orang yang datang bulan atau datang bulan berat tidak mengetahui keadaan mereka tidak normal. Orang yang mempunyai gejala selalunya tidak didiagnosis tepat pada masanya. Satu pertiga daripada pesakit mengambil masa lima tahun untuk didiagnosis, dan ada yang mengambil masa lebih daripada lapan tahun. Diagnosis yang ditangguhkan boleh menjejaskan kesuburan, kualiti hidup dan kesejahteraan kewangan, dan dalam kajian kualitatif, 95 peratus pesakit dengan fibroid bergejala melaporkan kesan selepas psikologi, termasuk kemurungan, kebimbangan, kemarahan, dan tekanan imej badan. Stigma dan rasa malu yang dikaitkan dengan haid menghalang perbincangan, penyelidikan, advokasi dan inovasi dalam bidang ini. Antara pesakit yang didiagnosis dengan fibroid melalui ultrasound, 50% hingga 72% sebelum ini tidak menyedari bahawa mereka mempunyai fibroid, menunjukkan bahawa ultrasound mungkin digunakan secara lebih meluas dalam penilaian penyakit biasa ini.
Insiden fibroid rahim meningkat dengan usia sehingga menopaus dan lebih tinggi pada kulit hitam berbanding kulit putih. Berbanding dengan orang selain daripada orang kulit hitam, orang kulit hitam mengalami fibroid rahim pada usia yang lebih muda, mempunyai risiko terkumpul yang lebih tinggi untuk mengalami gejala, dan mempunyai beban penyakit keseluruhan yang lebih tinggi. Berbanding dengan orang kulit putih, orang kulit hitam lebih sakit dan lebih cenderung untuk menjalani histerektomi dan miomektomi. Di samping itu, orang kulit hitam lebih berkemungkinan daripada orang kulit putih untuk memilih rawatan bukan invasif dan mengelakkan rujukan pembedahan untuk mengelakkan kemungkinan menjalani histerektomi.
Fibroid rahim boleh didiagnosis secara langsung dengan ultrasound pelvis, tetapi menentukan siapa yang perlu disaring bukanlah mudah, dan pada masa ini saringan biasanya dilakukan selepas fibroid pesakit besar atau gejala muncul. Gejala yang dikaitkan dengan fibroid rahim mungkin bertindih dengan gejala gangguan ovulasi, adenomiopati, dismenorea sekunder dan gangguan pencernaan.
Oleh kerana kedua-dua sarkoma dan fibroid hadir sebagai jisim miometrik dan sering disertai dengan pendarahan rahim yang tidak normal, terdapat kebimbangan bahawa sarkoma rahim mungkin terlepas walaupun jarang berlaku (1 dalam 770 hingga 10,000 lawatan disebabkan oleh pendarahan rahim yang tidak normal). Kebimbangan mengenai leiomiosarcoma yang tidak didiagnosis telah menyebabkan peningkatan dalam kadar histerektomi dan penurunan dalam penggunaan prosedur invasif minimum, meletakkan pesakit pada risiko komplikasi yang tidak perlu disebabkan oleh prognosis buruk sarkoma rahim yang telah merebak di luar rahim.
Diagnosis dan penilaian
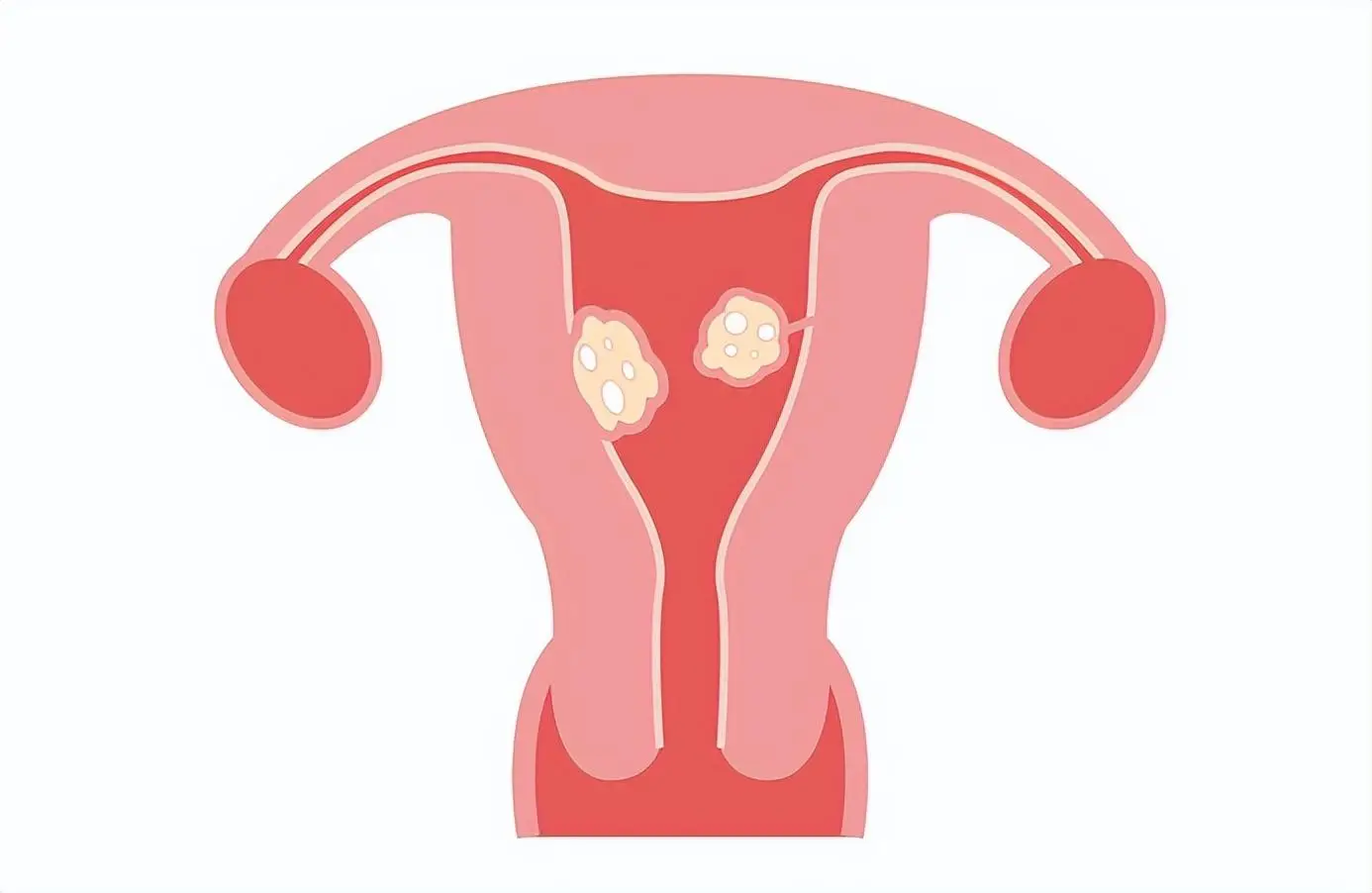
Daripada pelbagai kaedah pengimejan yang digunakan untuk mendiagnosis fibroid rahim, ultrasound pelvis adalah kaedah yang paling kos efektif kerana ia memberikan maklumat tentang jumlah, lokasi dan bilangan fibroid rahim dan boleh mengecualikan jisim adnexal. Ultrasound pelvis pesakit luar juga boleh digunakan untuk menilai pendarahan rahim yang tidak normal, jisim pelvis yang boleh dirasai semasa pemeriksaan, dan gejala yang berkaitan dengan pembesaran rahim, termasuk tekanan pelvis dan gas perut. Jika jumlah rahim melebihi 375 mL atau bilangan fibroid melebihi 4 (yang biasa), resolusi ultrasound adalah terhad. Pengimejan resonans magnetik sangat berguna apabila sarkoma rahim disyaki dan apabila merancang alternatif kepada histerektomi, di mana maklumat yang tepat tentang isipadu rahim, ciri pengimejan dan lokasi adalah penting untuk hasil rawatan (Rajah 1). Jika fibroid submukosa atau lesi endometrium lain disyaki, ultrasound perfusi salin atau histeroskopi mungkin membantu. Tomografi yang dikira tidak berguna untuk mendiagnosis fibroid rahim kerana kejelasan dan visualisasi yang lemah pada satah tisu.
Pada tahun 2011, Persekutuan Obstetrik dan Ginekologi Antarabangsa menerbitkan sistem klasifikasi untuk fibroid rahim dengan tujuan untuk menerangkan dengan lebih baik lokasi fibroid berhubung dengan rongga rahim dan permukaan membran serous, dan bukannya istilah lama submucosal, intramural, dan membran subserous, dengan itu membolehkan komunikasi yang lebih jelas dan perancangan rawatan yang tersedia dengan teks lengkap pada Lampiran 3 ini (tambahan jadual ini). NEJM.org). Sistem pengelasan adalah jenis 0 hingga 8, dengan nombor yang lebih kecil menunjukkan bahawa fibroid lebih dekat dengan endometrium. Fibroid rahim campuran diwakili oleh dua nombor yang dipisahkan oleh tanda sempang. Nombor pertama menunjukkan hubungan antara fibroid dan endometrium, dan nombor kedua menunjukkan hubungan antara fibroid dan membran serus. Sistem klasifikasi fibroid rahim ini membantu doktor menyasarkan diagnosis dan rawatan lanjut, dan meningkatkan komunikasi.
Rawatan
Dalam kebanyakan rejimen untuk rawatan menorrhagia yang berkaitan dengan myoma, mengawal menorrhagia dengan hormon kontraseptif adalah langkah pertama. Ubat anti-radang bukan steroid dan asid tranatemocyclic yang digunakan semasa haid juga boleh digunakan untuk mengurangkan menorrhagia, tetapi terdapat lebih banyak bukti tentang keberkesanan ubat ini untuk menorrhagia idiopatik, dan ujian klinikal ke atas penyakit ini biasanya mengecualikan pesakit dengan fibroid gergasi atau submukosa. Agonis hormon pelepas gonadotropin (GnRH) bertindak panjang telah diluluskan untuk rawatan jangka pendek praoperasi fibroid rahim, yang boleh menyebabkan amenorea dalam hampir 90% pesakit dan mengurangkan jumlah rahim sebanyak 30% hingga 60%. Walau bagaimanapun, ubat-ubatan ini dikaitkan dengan kejadian simptom hipogonadal yang lebih tinggi, termasuk kehilangan tulang dan kilat panas. Ia juga menyebabkan "suar steroid" dalam kebanyakan pesakit, di mana gonadotropin yang disimpan dalam badan dilepaskan dan menyebabkan tempoh yang berat kemudian apabila tahap estrogen menurun dengan cepat.
Penggunaan terapi kombinasi antagonis GnRH oral untuk rawatan fibroid rahim adalah kemajuan besar. Dadah yang diluluskan di Amerika Syarikat menggabungkan antagonis GnRH oral (elagolix atau relugolix) dalam tablet atau kapsul kompaun dengan estradiol dan progesteron, yang dengan cepat menghalang pengeluaran steroid ovari (dan tidak menyebabkan pencetus steroid), dan dos estradiol dan progesteron yang menjadikan tahap sistemik setanding dengan tahap folikel awal. Satu ubat yang telah diluluskan di Kesatuan Eropah (linzagolix) mempunyai dua dos: dos yang sebahagiannya menghalang fungsi hipotalamus dan dos yang menghalang sepenuhnya fungsi hipotalamus, yang serupa dengan dos yang diluluskan untuk elagolix dan relugolix. Setiap ubat boleh didapati sebagai persediaan dengan atau tanpa estrogen dan progesteron. Bagi pesakit yang tidak mahu menggunakan steroid gonad eksogen, formulasi linzagolix dos rendah tanpa tambahan steroid gonad (estrogen dan progesteron) boleh mencapai kesan yang sama seperti formulasi gabungan dos tinggi yang mengandungi hormon eksogen. Terapi gabungan atau terapi yang menghalang fungsi hipotalamus sebahagiannya boleh melegakan simptom dengan kesan yang setanding dengan monoterapi antagonis GnRH dos penuh, tetapi dengan kesan sampingan yang lebih sedikit. Satu kelebihan monoterapi dos tinggi ialah ia boleh mengurangkan saiz rahim dengan lebih berkesan, yang serupa dengan kesan agonis GnRH, tetapi dengan lebih banyak gejala hipogonad.
Data percubaan klinikal menunjukkan bahawa kombinasi antagonis GnRH oral berkesan dalam mengurangkan menorrhagia (pengurangan 50% hingga 75%), kesakitan (pengurangan 40% hingga 50%), dan simptom yang berkaitan dengan pembesaran rahim, sambil mengurangkan sedikit jumlah rahim (kira-kira 10% pengurangan dalam jumlah rahim) dengan kurang kesan sampingan yang dialami (<20%, sakit kepala yang dialami oleh peserta). Keberkesanan terapi kombinasi antagonis GnRH oral adalah bebas daripada tahap myomatosis (saiz, bilangan, atau lokasi fibroid), komplikasi adenomyosis, atau faktor lain yang mengehadkan terapi pembedahan. Gabungan antagonis GnRH oral pada masa ini diluluskan selama 24 bulan di Amerika Syarikat dan untuk kegunaan tanpa had di Kesatuan Eropah. Walau bagaimanapun, ubat-ubatan ini tidak terbukti mempunyai kesan kontraseptif, yang mengehadkan penggunaan jangka panjang untuk ramai orang. Percubaan klinikal yang menilai kesan kontraseptif terapi gabungan relugolix sedang dijalankan (nombor pendaftaran NCT04756037 di ClinicalTrials.gov).
Di kebanyakan negara, modulator reseptor progesteron terpilih adalah rejimen ubat. Walau bagaimanapun, kebimbangan mengenai ketoksikan hati yang jarang berlaku tetapi serius telah mengehadkan penerimaan dan ketersediaan ubat tersebut. Tiada modulator reseptor progesteron terpilih telah diluluskan di Amerika Syarikat untuk rawatan fibroid rahim.
Histerektomi
Walaupun histerektomi secara sejarah dianggap sebagai rawatan radikal untuk fibroid rahim, data baharu mengenai hasil terapi alternatif yang sesuai menunjukkan bahawa ini mungkin serupa dengan histerektomi dalam banyak cara dalam tempoh masa terkawal. Kelemahan histerektomi berbanding terapi alternatif lain termasuk risiko perioperatif dan salpingektomi (jika ia adalah sebahagian daripada prosedur). Sebelum permulaan abad ini, penyingkiran kedua-dua ovari bersama-sama dengan histerektomi adalah prosedur biasa, dan kajian kohort besar pada awal 2000-an menunjukkan bahawa penyingkiran kedua-dua ovari dikaitkan dengan peningkatan risiko kematian, penyakit kardiovaskular, demensia dan penyakit lain berbanding dengan histerektomi dan mengekalkan ovari. Sejak itu, kadar pembedahan salpingektomi telah menurun, manakala kadar pembedahan histerektomi tidak.
Pelbagai kajian telah menunjukkan bahawa walaupun kedua-dua ovari dipelihara, risiko penyakit kardiovaskular, kebimbangan, kemurungan, dan kematian selepas histerektomi meningkat dengan ketara. Pesakit ≤35 tahun pada masa histerektomi berada pada risiko paling besar. Di kalangan pesakit ini, risiko penyakit arteri koronari (selepas menyesuaikan diri untuk pengacau) dan kegagalan jantung kongestif adalah 2.5 kali lebih tinggi pada wanita yang menjalani histerektomi dan 4.6 kali lebih tinggi pada wanita yang tidak menjalani histerektomi semasa median susulan selama 22 tahun. Wanita yang menjalani histerektomi sebelum umur 40 tahun dan mengekalkan ovari mereka adalah 8 hingga 29 peratus lebih berkemungkinan untuk mati berbanding wanita yang tidak menjalani histerektomi. Walau bagaimanapun, pesakit yang telah menjalani histerektomi mempunyai lebih banyak komorbiditi, seperti obesiti, hiperlipidemia, atau sejarah pembedahan, berbanding wanita yang tidak menjalani histerektomi, dan kerana kajian ini adalah pemerhatian, sebab dan akibat tidak dapat disahkan. Walaupun kajian telah mengawal risiko yang wujud ini, mungkin masih terdapat faktor pengeliru yang tidak terukur. Risiko ini harus dijelaskan kepada pesakit yang mempertimbangkan histerektomi, kerana ramai pesakit dengan fibroid rahim mempunyai alternatif yang kurang invasif.
Pada masa ini tiada strategi pencegahan primer atau sekunder untuk fibroid rahim. Kajian epidemiologi telah menemui pelbagai faktor yang dikaitkan dengan pengurangan risiko fibroid rahim, termasuk: makan lebih banyak buah-buahan dan sayur-sayuran dan kurang daging merah; Bersenam dengan kerap; Kawal berat badan anda; Tahap vitamin D biasa; Kelahiran hidup yang berjaya; Penggunaan kontraseptif oral; Dan persediaan progesteron bertindak panjang. Percubaan terkawal rawak diperlukan untuk menentukan sama ada mengubah suai faktor ini boleh mengurangkan risiko. Akhirnya, kajian itu mencadangkan bahawa tekanan dan perkauman mungkin memainkan peranan dalam ketidakadilan kesihatan yang wujud apabila ia berkaitan dengan fibroid rahim.
Masa siaran: Nov-09-2024